
- Home
- Behandeling & onderzoek
- Chronische buikpijn: Acnes
Chronische buikpijn: Acnes
-
Wat is ACNES?
-
Veel voorkomende klachten en symptomen
-
Lichamelijk onderzoek
-
Anatomie van de bij ACNES betrokken zenuwen
-
Behandelmogelijkheden van ACNES
-
Het multidisciplinaire spreekuur
-
Het ACNES spreekuur
-
Echogeleide pijnblokkade
-
Opname en operatie in Maasziekenhuis Pantein
-
Opname en verblijf
-
Complicaties
-
Na de operatie
-
Meer informatie
-
Specialismen
Chronische buikpijn is een veel voorkomend probleem waar vaak geen goede verklaring voor kan worden gevonden. In een belangrijk deel van de gevallen is de buikwand de oorzaak van de pijn. Dit kan ontstaan door beklemming van de gevoelszenuwen in de buikwand. Soms ontstaat deze beklemming als gevolg van een litteken, maar vaak ontstaat het spontaan. Dit wordt ACNES genoemd.
Wat is ACNES?
ACNES is de Engelse afkorting voor Anterior Cutaneous Nerve Entrapment Syndrome. Dit is de benaming voor een buikpijn of eigenlijk buikwandpijn syndroom dat ontstaat door beknelling (entrapment) van de huidtakjes (cutane) van de voorste (anterieure) zenuwuiteinden van de tussenribben. Deze zenuwuiteinden gaan door de buikspieren heen naar de huid en zorgen voor het gevoel van de buikhuid.
Het afknellen van deze zenuwtakjes kan een zeer variabel pijnsyndroom geven. Dit kan variëren van een pijn die af en toe aanwezig is in milde vorm tot extreme onhoudbare pijn die continu aanwezig is.
Bekendheid met dit specifieke buikpijnsyndroom is nog steeds erg matig, ook bij huisartsen en medisch specialisten. Dit komt omdat de meeste artsen bij buikpijn vooral denken aan betrokkenheid van verschillende inwendige organen, zoals de maag, blindedarm, galblaas, eierstokken, darmen etc. Daardoor worden veel onderzoeken ingezet om afwijkingen aan dergelijke organen aan te tonen of uit te sluiten.
Als echter aan de diagnose ACNES wordt gedacht, dan blijkt dat het verhaal van de patiënt zelf en een gedegen, maar simpel lichamelijk onderzoek door de arts, vaak voldoende zijn om de diagnose ACNES te ondersteunen of vast te stellen.
Veel voorkomende klachten en symptomen
De meeste patiënten met ACNES hebben vaak al langer buikklachten. Daarbij geven zij aan dat dit met name verergert bij activiteiten overdag zoals bukken, overeind komen, huishoudelijk werk, stofzuigen, sporten, wandelen, gebogen zitten etc. Het betreft meestal activiteiten waarbij de buikspieren zelf in meer of mindere mate worden gebruikt.
Patiënten melden vaak dat de pijn vermindert of verdwijnt als zij rustig en ontspannen liggen. Opvallend is ook dat de pijn ook kan optreden als men op de zij ligt, meestal op de aangedane kant. Dus iemand met pijn rechtsonder in de buik geeft aan dat hij op de rechter zijde vaak wakker wordt van de pijn. Meestal draaien de mensen dan op de rug of op de andere zijde, waarbij zij bijvoorbeeld op de linker zijde en met opgetrokken benen gaan liggen.
Als de pijn heftig is, kan het zelfs gepaard gaan met symptomen die lijken op betrokkenheid van de buikorganen. Dat is natuurlijk erg verwarrend. Soms is de pijn zo erg, dat men er misselijk van wordt. Dit geldt vooral voor ACNES in de bovenbuik. Het komt ook regelmatig voor dat mensen om die reden niet graag eten en dus afvallen. Sommigen krijgen een opgeblazen gevoel en vinden hun buik dikker of meer gezwollen.
Bij pijn links onder in de buik geven mensen nogal eens aan dat ze ook problemen met de ontlasting hebben. ACNES in de onderbuik is ook vaak erger bij een volle blaas. Na het leegplassen voelt het beter aan. Bij pijn in de rechter onderbuik wordt vaak gedacht aan problemen van de blindedarm of de darmen als geheel. Omdat de pijn altijd aan dezelfde kant zit, gaan mensen er soms naar lopen of hun houding eraan aanpassen. Dit kan resulteren in een scheve rug of een voorovergebogen houding.
ACNES-pijn bevindt zich altijd op dezelfde plaats en is door veel mensen zelfs met één vinger aan te wijzen. Dit is een zeer belangrijk gegeven en cruciaal voor de diagnose ACNES!
Bij ACNES gaat het om het afknellen van gevoelszenuwtakjes en niet van spierzenuwtakjes. Daarom is er nooit sprake van uitval van de buikspieren. Wel kan de afknelling leiden tot overgevoeligheid van het stukje buikhuid dat bij deze zenuw hoort. Het kan ook voorkomen dat het stukje huid juist minder gevoelig is, dof aanvoelt, slaperig is of voelt ‘alsof het niet van jezelf is’. Licht knijpen in de huid kan als opvallend gevoelig ervaren worden.
ACNES kan plotseling ontstaan, van het ene op het andere moment en dan dus lijken op ‘acute buikpijn’.
ACNES kan ook geleidelijk aan ontstaan, langzaamaan steeds erger worden of wisselend aanwezig zijn, met soms dagen wel en dan weer dagen geen pijn.
De symptomen lijken op mogelijke betrokkenheid van de buikorganen. Hierdoor komen mensen veelal ten onrechte in het medische circuit waarbij alle aandacht uitgaat naar onderzoeken gericht op het functioneren van de inwendige organen. Als er sprake is van een buikwand gerelateerde pijn, leveren deze onderzoeken niets bijzonders op.
Lichamelijk onderzoek
Als een arts -die bekend is met de diagnose ACNES- de patiënt onderzoekt, begint hij met het testen van het gevoel van de buikhuid. Bij meer dan driekwart van de patiënten met ACNES kan er een rechthoekig gebiedje worden vastgesteld waar de huid minder gevoelig is of juist overgevoelig. Dit kan eenvoudig worden getest met een wattenstaafje.
Vaak bevindt zich precies in het midden van dit veranderd huidgebied het maximale pijnpunt dat met één vinger kan worden aangewezen. Wanneer de vinger een centimeter opschuift, wordt de pijn als minder heftig ervaren.
Alle andere plekken in de buik zijn vervolgens veel minder pijnlijk. Wel kan het voorkomen dat meer naar de zijkant toe, precies in het verloop van de huidzenuw, de pijn ook wordt gevoeld, zelfs tot aan de ribbenboog toe.
Soms bevinden er zich een of meerdere pijnpunten in de rug. Deze pijnpunten zitten aan dezelfde kant als de buikpijn, maar dan net naast de wervelkolom. Mensen geven dan aan dat bij druk op deze plek in de rug, de pijn in de buik kan worden gevoeld of ze geven aan dat het gewoon een heel gemeen pijnpunt is.
Een enkele keer komt het voor dat iemand een dubbelzijdige ACNES heeft, dus een pijnpunt links en een pijnpunt rechts. In onze ervaring komen de pijnpunten meestal symmetrisch voor, dus op gelijke hoogte. Dit kan het pijnbeeld voor de onderzoekende arts en de patiënt behoorlijk vertroebelen. Toch levert lichamelijk onderzoek in deze gevallen dezelfde bevindingen op: een minder gevoelig of juist overgevoelig stukje buikhuid.
Anatomie van de bij ACNES betrokken zenuwen
Langs de twaalf paar ribben lopen zenuwen die vanuit het ruggenmerg tussen de wervels door, naar de voorkant van de borstkas en buik lopen. Deze zenuwen bevinden zich aan de onderrand van de ribben en heten daarom intercostaalzenuwen (inter = tussen, costa = rib). De takken vanaf de 7e tot en met de 12e rib verzorgen feitelijk de buikspieren en uiteindelijk de huid van de buikwand.
Het laatste deel van de zenuw moet door de rechte buikspier gaan om bij de huid uit te komen. De zenuw loopt als het ware door een tunneltje in de spier. Omdat de spier een strak kapsel heeft, moet de zenuw met zijn takjes dit kapsel op verschillende plaatsen doorboren. Dit kunnen de plekken zijn waar een beknelling kan ontstaan. De afknelling van de zenuw geeft dan een gemene, scherpe en branderige pijn (zie figuur).
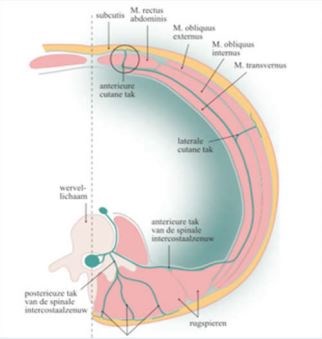
Figuur.
In het zwarte rondje loopt het laatste deel van de zenuw door de rechte buikspier heen, om naar de huid te gaan. Op dit niveau maakt hij een scherpe bocht.
Behandelmogelijkheden van ACNES
Het stellen van de juiste diagnose
Sommige patiënten zijn al geholpen met alleen al het feit dat de juiste diagnose wordt gesteld. De geruststelling dat het een onschuldige pijn betreft die ontstaat door een eenvoudige afknelling van de zenuw en die samenhangt met bepaalde activiteiten en houding. Patiënten begrijpen waarom ze deze pijn hebben en dat er ook nooit iets is gevonden bij aanvullende onderzoeken, zoals alle mogelijke scans of zelfs kijkoperaties. Het pijnsyndroom heeft nu een naam en wordt ook begrepen. Men begrijpt nu ook dat andere diagnosen, zoals spastische darmen, bij hen niet van toepassing zijn. Verder kunnen aanvullende adviezen over houding en beweging nuttig zijn.
Diagnostische injecties
Als bij de diagnose ACNES de pijn de dagelijkse kwaliteit van leven behoorlijk verstoort, zal in eerste instantie een zogenaamde diagnostische injectie met een lokale verdoving worden gegeven. Het gebied waar de zenuw door het kapsel van de buikspier heen komt, wordt verdoofd. Veel mensen voelen direct dat het werkt en dit alleen al kan een grote opluchting zijn. Soms werkt de lokale injectie echter niet of niet direct, ondanks het feit dat de arts en de patiënt overtuigd zijn van de diagnose.
Meestal raakt de verdoving na een aantal uren uitgewerkt. Opvallend is echter dat bij een belangrijk deel van de mensen het pijnstillende effect langer aanhoudt dan de bekende werkingsduur van de ingespoten verdoving. Sommigen melden zelfs dagen tot weken profijt te hebben van de verdoving.
Ongeveer 15 tot 20% van de patiënten wordt na deze eenmalige diagnostische injectie blijvend pijnvrij. Bij patiënten bij wie de pijn terugkeert, worden (in overleg) de injecties herhaald, eventueel met een verdovende stof gecombineerd met een lokaal werkende ‘ontstekingsremmer’ op basis van hormonen (corticosteroiden). Op deze wijze is het mogelijk om een kleinere aanvullende groep mensen pijnvrij te krijgen. In totaal lukt het nu om 20 tot 30% van de patiënten pijnvrij te krijgen met deze injecties.
Opvallend is dat gewone en morfineachtige pijnstillers niet of nauwelijks werken. Het gaat dan om bijvoorbeeld paracetamol, diclofenac, naprosyne, tramadol, oxycontin en dergelijke. Dit is opmerkzaam, omdat met name de combinatie van deze medicijnen doorgaans een hele goede pijnstilling geeft. Daarmee wordt ook duidelijk dat er hier sprake is van zenuwpijn. Het is bekend dat juist deze zenuwpijn niet reageert op bovengenoemde pijnstillers.
Echogeleide pijnblokkade
Met behulp van echografie wordt het meest pijnlijke punt gezocht. Op deze plek wordt een verdovend middel ingespoten en een kortdurende behandeling met stroomstootjes gegeven.
Operatie
Als herhaalde injecties niet tot het gewenste resultaat leiden, kan worden overwogen de aangedane zenuw met een kleine operatie te verwijderen.
De operatie vindt plaats onder algehele narcose. Voor de operatie wordt het pijnpunt zorgvuldig met een stift aangegeven. Op deze plaats wordt een kleine dwarse snede in de huid gemaakt. Het zenuwtje wordt in eerste instantie los gemaakt van de spierbekleding. Op de plaats waar de zenuw door de rechte buikspier loopt, wordt de zenuw doorgesneden. Het is een relatief kleine ingreep die in principe in dagbehandeling kan plaatsvinden.
Bijzondere vormen van ACNES
In een aantal gevallen komen dezelfde klachten als bij ACNES voor in of direct rond een litteken. Bekende vormen zijn zenuwbeklemmingen in het litteken na een blindedarm operatie, een keizersnede of andere gynaecologische operaties. In principe kunnen alle littekens dergelijke beklemmingen veroorzaken, soms zelfs jaren na de operatie. Een bijzondere vorm van deze pijn ontstaat na een operatie aan een liesbreuk waarbij een kunststof matje is gebruikt. De behandeling is veelal vergelijkbaar met die van ACNES.
Het multidisciplinaire spreekuur
Maasziekenhuis Pantein is een expertisecentrum voor patiënten met ACNES. Omdat u pijnklachten heeft waarbij wordt gedacht aan ACNES, bent u door uw arts doorverwezen naar het ACNES-spreekuur.
Voorbereiding
Voordat u naar het spreekuur komt, krijgt u thuis een vragenlijst toegestuurd om de verschillende aspecten van uw pijn in kaart te brengen. Pijn heeft op allerlei manieren invloed op uw leven: lichamelijk, dagelijks functioneren en de gemoedstoestand. Wij gebruiken deze vragenlijst en de documenten die uw verwijzer heeft toegevoegd, als voorbereiding voor het spreekuur.
Het ACNES spreekuur
Het ACNES spreekuur is een gezamenlijk spreekuur van chirurgie en pijngeneeskunde. Als u de eerste keer naar het spreekuur komt, heeft u een uitgebreid intakegesprek met een physician assistent pijngeneeskunde. Een physician assistent is een speciaal opgeleide zorgverlener die zelfstandig werkt en taken van de specialist kan overnemen. Tijdens dit spreekuur wordt vaak een prik gegeven in de pijnlijke plek met een kortdurend lokaal verdovend middel (meer informatie leest u op deze pagina onder de kop Diagnostische injecties). Dit kan ons helpen in het bepalen van de volgende stappen in de behandeling. Uiteraard gebeurt dit altijd in overleg met u.
Afhankelijk van de bevindingen tijdens dit eerste gesprek maakt de chirurg en/of pijnspecialist een behandelplan. Doordat dit een gezamenlijk spreekuur is, kunnen we u efficiënter helpen. Uw huisarts ontvangt een brief met de bevindingen van dit spreekuur.
Vaak wordt deze injectie 1 of 2 keer herhaald met tussenpozen van ongeveer 2 weken. Als dit geen blijvend resultaat oplevert, wordt soms gekozen voor een echogeleide pijnblokkade met stroombehandeling. Het effect van de echogeleide pijnblokkade wordt dan na 6 weken geëvalueerd.
Echogeleide pijnblokkade
Behandeling
Op verzoek van de chirurg of pijnspecialist wijst u de plek aan waar u de pijn voelt. Met behulp van echografie in combinatie met kleine stroompjes is heel nauwkeurig te bepalen in welk gedeelte van de buikwand het pijnlijke zenuwtakje zich precies bevindt. De zenuwtakjes zijn vaak zo klein dat ze alleen op het beeld van de echografie niet te zien zijn.
Nadat de huid is gedesinfecteerd, wordt met echografie het meest pijnlijke punt gezocht. Op deze plek prikt de arts een naald in uw huid en met kleine stroompjes wordt heel nauwkeurig bepaald of de naald dicht bij het pijnlijke zenuwtakje staat. Als de naald op de juiste plaats staat, wordt een lokaal verdovend middel ingespoten en een 4 minuten durende stroombehandeling gegeven. Daarna wordt een ontstekingsremmer (corticosteroïd) gegeven. De behandeling duurt 10 tot 15 minuten.
Mogelijke complicaties en bijwerkingen van de pijnblokkade
- Napijn op de plaats waar geprikt is. Dit kan soms enkele weken aanhouden. U kunt in overleg met uw huisarts of pijnarts een pijnstiller nemen.
- Als er een corticosteroïd wordt gegeven en u heeft diabetes, dan kunnen de glucosewaarden de eerste dagen na de behandeling verhoogd zijn.
- Een lokale ontstekingsreactie (dit is uiterst zeldzaam).
- Langdurige zenuwpijn (dit is uiterst zeldzaam).
- Een blauwe plek of kleine bloeding op de plek waar geprikt is. Een kleine bloeding kunt u dichtdrukken, bij een blauwe plek kunt u ijs op de prikplaats leggen.
Melden
In de afsprakenbrief staat waar u zich kunt melden voor het multidisciplinaire ACNES spreekuur. U kunt zich melden bij de balie voordat u plaatsneemt in de wachtruimte.
Vervoer naar huis
Na de behandeling is het niet verstandig om zelfstandig naar huis te rijden. Wij adviseren u om van tevoren te regelen dat iemand u na de behandeling naar huis kan brengen.
Bericht van verhindering
Bent u op de afgesproken dag en tijd verhinderd, neemt u dan zo snel mogelijk contact op met de polikliniek Pijnbehandeling op telefoonnummer 0485-84 57 70 om een nieuwe afspraak te maken. Er kan dan nog een andere patiënt in uw plaats komen.
Meer informatie
Heeft na het lezen van deze folder nog vragen over de behandeling, neemt u dan gerust contact op met de polikliniek Pijnbehandeling op telefoonnummer 0485-84 57 70.
Opname en operatie in Maasziekenhuis Pantein
Voorbereiding op de opname
Vervoer naar huis
Na de operatie is het niet verstandig om zelfstandig naar huis te rijden. Wij adviseren u om van tevoren te regelen dat iemand u na de opname naar huis kan brengen.
Medicatie meenemen
Neemt u op de dag van opname uw medicijnen of een lijst met actuele medicatie mee naar het ziekenhuis. Een actuele medicatielijst kunt u ook opvragen bij uw apotheek.
Welke verdoving?
Een goede verdoving bij een operatie is belangrijk. Een ACNES operatie vindt meestal plaats onder algehele narcose, maar kan in sommige gevallen ook met een ruggenprik.
Over de wijze van verdoving kunt u meer lezen in de folder ‘Anesthesiologie’ van het Maasziekenhuis. Tijdens het pre-operatief spreekuur ter voorbereiding op de operatie kunt u de verdoving met de anesthesioloog bespreken.
Voorbereiding op de operatie
De anesthesioloog vertelt u vanaf welk tijdstip vóór de operatie u nuchter moet blijven.
U mag dan alleen een slokje water drinken. Wij raden u ook aan gedurende 24 uur vóór uw opname geen alcohol te gebruiken en niet te roken, ook niet gedurende de dag van de operatie.
Voor de operatie moet uw huid schoon zijn. Wij verzoeken u voor u naar het ziekenhuis komt te douchen of te baden, uw nagels kort te knippen, eventuele nagellak te verwijderen en geen crème of make-up te gebruiken. Tijdens de ingreep mag u geen lenzen, piercings of sieraden dragen. U kunt wel een bril meenemen, die u tijdens de opname kunt dragen.
Heeft u de dag voor de ingreep griep of koorts? Neemt u dan contact op met het opnamebureau op telefoonnummer 0485-84 57 10. U hoort dan of het nodig is om een nieuwe afspraak te maken.
Volgt u verder de instructies en voorbereidingen op, zoals afgesproken met uw behandeld arts, de anesthesioloog en de informatieverpleegkundige (zie ook de folder ‘Anesthesiologie’). In de folder ‘Wegwijzer bij opname’ kunt u meer lezen over de opname en de voorbereiding hierop. De informatieverpleegkundige neemt contact met u op om te informeren of alles duidelijk is en of u nog vragen heeft.
De anesthesioloog vertelt u tijdens het pre-operatief spreekuur welke medicijnen u mag gebruiken en met welke u tijdelijk dient te stoppen.
Opname en verblijf
Dag van opname
In het ziekenhuis meldt u zich op het afgesproken tijdstip bij de balie van de verpleegafdeling. Een verpleegkundige wijst u uw kamer en bed. Zij voert met u het opnamegesprek en bereidt u verder voor op de operatie. Ook beantwoordt zij mogelijke vragen van u.
Tussen de aankomst op de afdeling en de operatie moet u enige tijd wachten. Wij proberen deze tijd zo kort mogelijk te houden. U zou wat kunnen lezen of televisie kijken. Wij vragen u om de afdeling niet meer te verlaten.
De operatie
Voor de operatie wordt het pijnpunt zorgvuldig met een stift aangegeven door de chirurg die u zal opereren. Dit gebeurt meestal in de voorbereidingsruimte van de operatiekamer. Op deze gemarkeerde plaats wordt een kleine dwarse snede in de huid gemaakt. Het zenuwtje wordt in eerste instantie los gemaakt van de spierbekleding. Op de plaats waar de zenuw door de rechte buikspier loopt, wordt de zenuw doorgesneden.
De operatie duurt ongeveer 40 minuten.
Complicaties
Nabloeding van het wondgebied
Het is mogelijk dat het wondgebied gaat nabloeden. Dit gebeurt bij minder dan 1% van de mensen, maar is wel een vervelend probleem. Soms blijft er een soort bultje ter plaatse van de operatiewond achter. Dit is een ophoping van oud bloed en vocht dat in de loop van de tijd verdwijnt.
Wondinfectie
Het is mogelijk dat er een wondinfectie optreedt. Dit kan bij elke chirurgische ingreep gebeuren. Ook hierbij is het percentage minder dan 1%. Een dergelijke infectie kan makkelijk lokaal behandeld worden.
Gevoelsstoornissen van de huid
Opmerkelijk is dat er na deze operatie weinig of geen grote gevoelsstoornissen van de huid optreden. Sterker nog, veel patiënten die voor de operatie een veranderd gevoel in de huid hadden, merken nu dat het huidgevoel weer normaal is. Dit is te verklaren doordat de boven- en onderliggende normaal functionerende zenuwtakken het gevoel in het geopereerde huidgebied overnemen.
Wondpijn
Na de operatie hebben mensen vaak wondpijn. Deze pijn kan een paar dagen tot 2 weken na de operatie aanhouden. Vaak wordt deze pijn als ernstige pijn ervaren waar helaas nauwelijks grip op te krijgen is.
Dit is te verklaren door het feit dat er een wond zit op een plek waar de hersenen maanden of zelfs jarenlang op gericht zijn geweest. Deze pijn dooft na verloop van tijd uit. Gelukkig zegt deze eerste pijn na de operatie niets over de kans op succes. Na enkele weken kan pas goed aangegeven worden of de operatie geholpen heeft voor de oorspronkelijke ACNES-pijn.
Na de operatie
Ontslag
Als de operatie volgens plan is verlopen en er geen bijzonderheden zijn geweest, hoeft u niet te wachten tot de chirurg bij is u langs is geweest voordat u naar huis mag. De precieze details van de operatie bespreekt de chirurg dan tijdens de nacontrole met u. Eventuele vragen kunnen ook telefonisch besproken worden.
Nazorg
Wondverzorging
- De pleister mag u na 48 uur verwijderen. Als de wond droog is, hoeft u er geen pleister meer op te doen. Komt er nog wel wondvocht uit? Dan bedekt u de wond met een pleister die u elke dag verschoont.
- U mag met de wond douchen. Beperkt de tijd dat u onder de douche staat tot maximaal 10 minuten.
- De eerste 2 weken mag u niet in bad gaan of zwemmen vanwege de onderhuidse hechtingen.
- De hechtingen lossen op tussen de 14e en 21e dag na de operatie.
Pijnbestrijding
Een goede pijnbestrijding is belangrijk voor het genezingsproces. Zo nodig kunt u de pijn met pijnstillers onderdrukken. U mag vier maal daags, om de zes uur, twee tabletten paracetamol van 500 mg gebruiken. Uw arts adviseert u wanneer u moet stoppen met de pijnstillers.
Gebruikt u specifieke pijnmedicatie die voorgeschreven is voor ACNES? Blijft u deze dan gebruiken tot aan uw controleafspraak of bespreek met de arts die deze medicijnen heeft voorgeschreven hoe u deze kunt afbouwen.
Adviezen voor thuis
- Bij pijn mag u paracetamol 500 mg tabletten gebruiken, maximaal 4 keer per dag 2 tabletten.
- Er zijn geen beperkingen wat betreft bewegingen en activiteiten. U mag in principe alles doen binnen uw pijngrens.
- De wond heeft geen speciale verzorging nodig. Als de wond droog is, hoeft er geen gaas meer op.
Poliklinische controle
Na ongeveer 6 weken heeft u een afspraak voor controle op de poli Chirurgie. Uw behandelend arts bespreekt met u de uitslag van de operatie.
In sommige gevallen kan deze controleafspraak ook telefonisch plaatsvinden, bijvoorbeeld als u ver moet reizen naar het Maasziekenhuis. Een controleafspraak kan echter alléén telefonisch plaatsvinden als u geen klachten meer heeft en tevreden bent met het resultaat.
Wanneer neemt u contact op met het ziekenhuis?
In de volgende gevallen neemt u contact op met de behandelend arts:
- Hoge koorts, hoger dan 38,5 ℃.
- Extreme pijn.
- Zwelling van het wondgebied.
- Bij wondlekkage die niet overgaat en/of roodheid van de wond die niet in de loop van 2 tot 3 dagen vermindert.
Als zich bovenstaande problemen voordoen, neemt u dan tijdens kantooruren contact op met de polikliniek Chirurgie op telefoonnummer 0485-84 53 35.
In spoedgevallen kunt u ’s avonds en in het weekend contact opnemen met de Spoedeisende Hulp op telefoonnummer 0485-84 53 31.
Voor alle andere vragen die kunnen wachten tot de volgende dag of na het weekend, kunt u gebruik maken van de BeterDichtbij app of bellen naar de poli Chirurgie.
BeterDichtbij app
Op de polikliniek Chirurgie werken wij met de BeterDichtbij app. Met de app kunnen u en uw zorgverlener op een veilige en laagdrempelige manier communiceren. U ontvangt doorgaans binnen 3 dagen een reactie. Houd er rekening mee dat de app niet bedoeld is voor spoedgevallen. Lees meer informatie over de BeterDichtbij app.
Meer informatie
Heeft u na het lezen van deze folder nog vragen of wilt u meer informatie? Neemt u dan contact op met de poli Chirurgie op telefoonnummer 0845-84 53 35.
